生活中不少人会突然出现眼前闪光、黑影遮挡,感觉视野里像被幕布遮住一样看不清,这可不是小问题,很可能是孔源性视网膜脱离找上门了。作为一种发病较急、致盲风险极高的眼底病,它偏爱高度近视、中老年人等人群,一旦发病,黄金治疗时间窗极短,早发现、早手术是保住视力的关键。今天就用大白话讲清孔源性视网膜脱离的那些事,教大家识别信号、科学应对。
先搞懂:什么是孔源性视网膜脱离?
要理解这个病,先简单认识眼睛里的“关键部件”——视网膜。它就像照相机的感光底片,贴在眼球壁内侧,负责接收光线并把视觉信号传给大脑,我们能看见东西全靠它。正常情况下,视网膜紧紧贴附在眼球壁上,而孔源性视网膜脱离,简单说就是视网膜上先出现了破孔,眼内的液体通过破孔渗到视网膜下,把视网膜和眼球壁分离开来,就像墙纸受潮后从墙上鼓起来、翘边一样。
这种脱离和牵拉性、渗出性视网膜脱离不同,它的核心是先有孔,后脱离,也是临床上最常见的视网膜脱离类型,青壮年、高度近视人群是高发群体,一眼发病后,另一眼5年内发病风险也会大幅升高。
为啥会得孔源性视网膜脱离?两个“元凶”缺一不可
孔源性视网膜脱离的发生,不是单一原因导致的,而是视网膜变性和玻璃体变性这两个问题同时存在的结果,就像两个坏家伙联手搞破坏:
元凶1:视网膜变性,让视网膜变“脆弱”
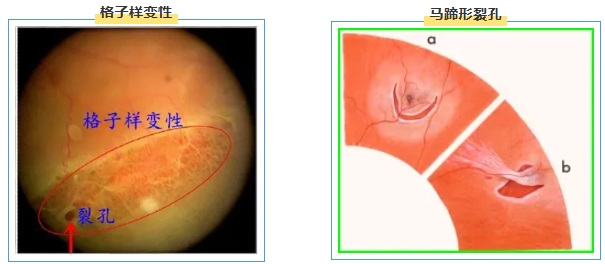
视网膜上的部分区域会因为各种原因变薄、出现病变,医学上叫视网膜变性,常见的有格子样变性、囊样变性、霜样变性等。变性后的视网膜就像变薄的气球,韧性大减,很容易出现破孔,其中格子样变性最危险,有20%的格子样变性会发展成视网膜裂孔。
元凶2:玻璃体变性,牵拉视网膜“破洞”
眼球里填充着胶状的玻璃体,年轻时质地均匀,和视网膜贴合紧密。但随着年龄增长,或因高度近视、眼外伤等原因,玻璃体会慢慢液化、收缩,甚至和视网膜分离开来,这个过程叫玻璃体后脱离(65岁以上人群发生率超65%)。
玻璃体后脱离的过程中,会对视网膜产生牵拉力量,尤其是和变性区粘连的部位,牵拉的力量会直接撕破脆弱的视网膜,形成裂孔;眼内的液体随即通过裂孔渗到视网膜下,慢慢把视网膜“顶起来”,最终导致视网膜脱离。
除此之外,高度近视、眼外伤、眼部手术史、家族遗传等,都会大幅增加孔源性视网膜脱离的发病风险,这些人群都是重点警惕对象。
身体发出这些信号,是视网膜在“求救”!
孔源性视网膜脱离的症状有明显的发展过程,早期信号很容易被忽视,一旦出现视野缺损、视力骤降,说明视网膜脱离已经比较严重了,一定要记住这些“求救信号”,及时就医:
早期:闪光感、眼前黑影飘动
这是最典型的早期症状,玻璃体牵拉视网膜时,会刺激视网膜的感光细胞,让人感觉眼前有闪电、火花样的闪光,尤其在暗处、转头时更明显;同时,玻璃体液化、牵拉导致的少量出血或色素颗粒脱落,会让眼前出现黑影、黑点飘动,像有蚊子在飞,也就是常说的“飞蚊症”,但这种飞蚊症会突然增多、变明显。
中期:视野缺损
视网膜开始脱离后,脱离区域对应的视野会出现缺损,感觉眼前像被黑幕、窗帘遮住了一块,看东西有固定的黑影,缺损区域会随着视网膜脱离的范围扩大而变大。
晚期:视力骤降、视物变形
如果视网膜脱离累及到中心的黄斑区,会出现中心视力急剧下降,看东西模糊、变形,甚至只能看到光感,此时若再不治疗,视网膜会完全脱离,最终导致失明,且视力损伤可能不可逆。
需要注意的是,发病过程中有可能眼压还会变低,这也是医生诊断的重要体征之一。
怎么确诊?这些检查帮医生找到“破孔”
孔源性视网膜脱离的诊断,核心是找到视网膜上的裂孔,医生会结合症状和专业检查来确诊,常用的检查有这些,全程无创或微创,不用过度担心:
1. 眼底镜检查:分直接和间接眼底镜,是基础检查,医生能直接观察眼底,看到视网膜脱离的范围、裂孔的位置和形态,裂孔常见的有马蹄形、圆形、锯齿缘离断等,多出现在颞上、颞下象限。
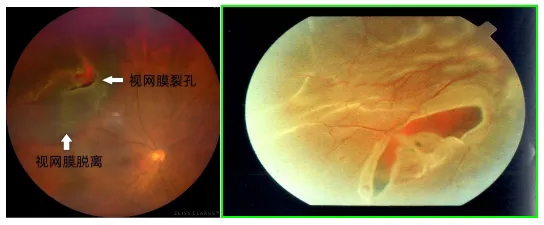
马蹄形裂孔及视网膜脱离
2. 三面镜检查:能更清晰地观察视网膜周边部,找到那些隐蔽的微小裂孔,是寻找裂孔的重要手段。
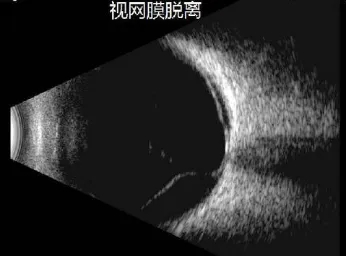
3. B超检查:如果患者屈光间质混浊(如白内障、玻璃体出血),眼底镜看不清,B超能通过回声显示视网膜脱离的情况,表现为凹面朝向眼内、与视盘相连的弧形回声条带。
4. 视野检查:辅助判断视网膜脱离的范围,脱离区对应的视野会出现明显缺损。
确诊的关键就是找到所有裂孔,哪怕有一个微小裂孔没发现,都会影响后续治疗效果。
怎么治?核心原则:早发现、封裂孔、复视网膜
孔源性视网膜脱离没有特效药,一旦确诊,唯一的治疗方式是手术,核心原则是找到并封闭所有裂孔,解除玻璃体对视网膜的牵拉,让脱离的视网膜重新贴回眼球壁。治疗越及时,视网膜复位率越高,视力恢复效果越好,拖延越久,视网膜感光细胞会因缺血缺氧坏死,视力难以恢复。
根据病情轻重、裂孔位置和数量,手术主要分外路手术和内路手术两大类,医生会根据患者情况选择:
外路手术:适合病情较轻的简单病例
属于微创手术,从眼球外部操作,不用打开眼球,常用的有巩膜外垫压、巩膜环扎,常联合冷冻、激光治疗。原理是通过在眼球壁外侧垫压、环扎,让眼球壁向内侧凹陷,贴合脱离的视网膜,同时用冷冻或激光封闭裂孔,解除玻璃体的牵拉,让视网膜复位。
优点:损伤小、操作简单、恢复快、费用低;适合裂孔位于赤道前或附近、视网膜脱离范围小、无严重增殖性病变的患者。
内路手术:玻璃体切除术,适合复杂病例
从眼球内部操作,通过微小切口进入玻璃体腔,切除液化、牵拉视网膜的玻璃体,解除牵拉力量,再用激光封闭裂孔,必要时向眼内注入特殊气体或硅油,利用气体/硅油的压力顶压视网膜,让其牢牢贴回眼球壁。
优点:适应症广泛,适合视网膜脱离范围大、裂孔多、合并严重增殖性病变的复杂病例;缺点:设备和技术要求高,术后需要保持特定体位(如面朝下)。
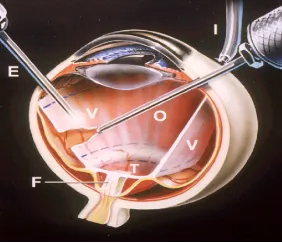
波切手术
不同病情的手术选择
- 简单病例:单个小裂孔、视网膜脱离范围小,选冷凝+巩膜外垫压即可;
- 较复杂病例:多个裂孔、脱离范围广,选冷凝+垫压+环扎,必要时眼内注气;
- 复杂病例:视网膜全层皱褶、严重增殖性病变,选玻璃体切除术+膜剥离+眼内填充。
术后还需要定期复查,警惕前段缺血、青光眼、视网膜脱离复发等并发症,一旦出现不适,及时复诊。
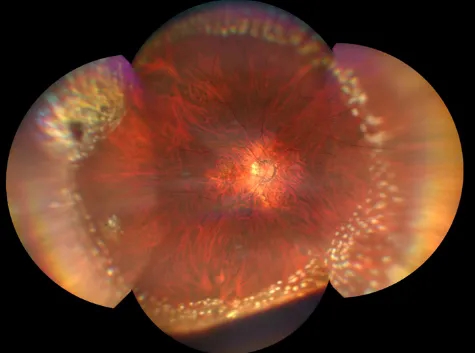
孔源性视网膜脱离术后
重点人群如何预防?做好这几点,降低发病风险
孔源性视网膜脱离虽发病较急,但可防可控,尤其是高危人群,做好日常防护,能大幅降低发病风险:
1. 高度近视人群:避免剧烈运动,如蹦极、过山车、拳击、篮球等,防止眼球受到撞击或剧烈震动;每年做1-2次眼底检查,及时发现视网膜变性、裂孔,若发现裂孔,可提前用激光封闭,预防脱离。
2. 中老年人:定期做眼底检查,尤其是出现飞蚊症突然增多、闪光感时,立即就医;避免过度用眼,减少眼部疲劳。
3. 眼外伤人群:眼部受到撞击后,即使没有明显不适,也应及时做眼底检查,排除视网膜裂孔、脱离的可能。
4. 有家族史或一眼发病者:另一眼要定期做眼底筛查,发现视网膜变性及时干预,避免发病。
5. 眼部手术后人群:如白内障手术、青光眼手术,术后遵医嘱复查,注意眼部护理,避免牵拉视网膜。
总结:别让忽视,偷走你的视力
孔源性视网膜脱离是一种致盲性急症,它的可怕之处不在于治疗难度,而在于很多人忽视了早期的闪光感、飞蚊症等信号,把它当成普通的眼部疲劳,最终延误了黄金治疗时间。
记住:一旦出现眼前闪光、眼前黑影遮挡、视野缺损等症状,尤其是高度近视、中老年人、眼外伤史等高危人群,一定要第一时间到眼科做眼底检查,早发现、早手术,才能最大程度保住视力。
眼睛是我们看清世界的窗户,保护眼底健康,就是守护我们的光明,别让一时的忽视,留下终身的遗憾。



